2016年11月21日掲載
日本臨床検査自動化学会第48回大会・ランチョンセミナー
Vol.35MCV値や網赤血球数の増減に注目
貧血診断で鈴木隆浩氏が講演

 日本臨床検査自動化学会第48回大会のランチョンセミナー「貧血症例の検査と診断-血液内科医が考えていること-」(共催:ベックマン・コールター)が9月24日、横浜市内で開かれた。自治医科大学医学部内科学講座血液学部門准教授の鈴木隆浩氏(現・北里大学医学部血液内科学教授)が講演し、「貧血の原因にはさまざまな疾患があるが、末梢血の検査によって、ある程度疾患を絞り込むことができる」ことを示した。司会は、東京大学医学部附属病院検査部特任講師の増田亜希子氏が務めた。
日本臨床検査自動化学会第48回大会のランチョンセミナー「貧血症例の検査と診断-血液内科医が考えていること-」(共催:ベックマン・コールター)が9月24日、横浜市内で開かれた。自治医科大学医学部内科学講座血液学部門准教授の鈴木隆浩氏(現・北里大学医学部血液内科学教授)が講演し、「貧血の原因にはさまざまな疾患があるが、末梢血の検査によって、ある程度疾患を絞り込むことができる」ことを示した。司会は、東京大学医学部附属病院検査部特任講師の増田亜希子氏が務めた。
鈴木氏は、図1のように、骨髄検査を行う前に、まず「末梢血の中に芽球があるかどうか、白血球や血小板などの血球に異常がないかに注目している」と述べた。次に、「MCV値を確認する」ことを示し、これが判断上非常に重要とした。最後に、「網赤血球の増減を確認する」をポイントに挙げた。

ステップ1、芽球の有無などチェック
最初のステップは、芽球の有無、白血球・血小板の異常をチェックする。異常が見つかった場合、造血器疾患の可能性が高い。自動血球計数装置では白血球分画が測定できるが、芽球の有無は見分けられない。芽球は、リンパ球や単球に分類されるが、自動血球計の結果で何らかの異常が疑われる場合は、検査のオーダーがなくても目視で白血球像検査を行い、芽球や異型細胞の出現がないか、検査室から医師にフィードバックしてほしいと要望した。また、芽球が出現した場合は、急性白血病やMDS(骨髄異形成症候群)の可能性が高いので、必ず骨髄検査を行うべきとも述べた。
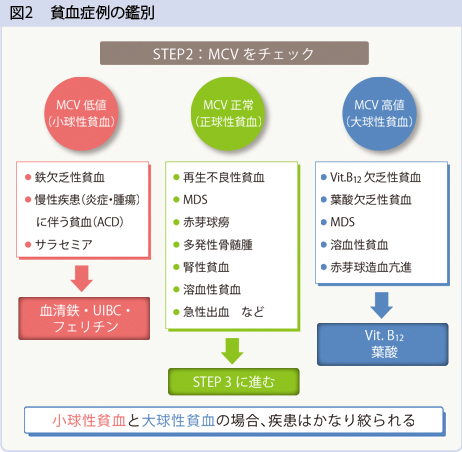
ステップ2、MCV値をチェック
 次のステップとして、MCV値を見る(図2)。MCVによって、小球性、正球性、大球性の貧血に分けられる。
次のステップとして、MCV値を見る(図2)。MCVによって、小球性、正球性、大球性の貧血に分けられる。
MCVが低値となる小球性貧血では、次に血清鉄やUIBC、フェリチンなど鉄代謝マーカーを測定する。フェリチンが低下していれば鉄欠乏と診断してよい。鉄欠乏性貧血は、貧血の中で最も頻度が高く、日本人女性全体の10%ぐらいが罹患し、若い女性ではさらに高いという。一方、フェリチンが低下していない場合は、慢性疾患(炎症・腫瘍)に伴う貧血(ACD:anemia with chronic disease)、サラセミアといった疾患を考えなければならないことを示した。
特に鈴木氏はACD診断の重要性を述べており、ACDの特徴は、血清鉄やUIBCが低下するが、フェリチンが低下しないことを示した。ACDではがんなど炎症疾患がベースになることが多いが、ACDは一般の医師にはあまり認知されておらず、血清鉄低値のみで鉄欠乏性貧血と診断されることが多いという。
その他、鈴木氏は、小球性貧血で間違いやすい疾患としてサラセミアを挙げた。赤血球が不自然に増加してMCVが低下、白血球や血小板、CRPに異常がない場合、サラセミアの可能性が高いことを示した。サラセミアの場合、目視による鏡検で標的赤血球が認められるため、このような症例では目視を行って結果を医師に伝えてほしいと要望した。
MCVが高値となる大球性貧血では、ビタミンB12(Vit.B12)、葉酸の測定が必ず行われる。Vit.B12 欠乏性貧血は汎血球減少で発見されることが多く、またMCV>125fLの強い大球性貧血の場合、Vit.B12欠乏性貧血であることが多い。一方、MCV 110 fL程度の軽度の大球性貧血の場合は、MDS、溶血性貧血、赤血球造血亢進の可能性が高い。そのため、Vit.B12・葉酸欠乏の有無が早期に分かれば、すみやかにMDSなどの鑑別に進むことができるという。そしてMCVが正常の正球性貧血の場合は、鑑別するために次のステップに進むことを示した。
ステップ3、網赤血球数をチェック
最後のステップでは、網赤血球数をチェックする。網赤血球数は骨髄中の赤芽球造血を反映しており、網赤血球が増加している場合には、溶血性貧血、急性出血、MDSなど赤芽球増加病態を疑う。
一方、網赤血球が減少している場合は産生低下型貧血が疑われるため、再生不良性貧血、MDS、赤芽球癆、多発性骨髄腫、腎性貧血など様々な疾患が該当する。腎障害が存在し、血中エリスロポエチン(EPO)値の増加を認めず、腎性貧血が強く疑われる場合を除き、ほとんどの場合、骨髄穿刺が必要になる。腎性貧血の場合の血中EPO値は50IU/L未満になることが多く、腎性貧血の診断にEPO測定は有用である。また、MDSに伴う貧血の治療方針の決定においてもEPO測定は重要である。ただ、実際の臨床現場で医師はEPO値の詳細にはそれほどこだわらず、数値の高低を全体的に把握して判断材料にすることが多いことも述べた。なお、EPOの検査方法がRIA法からCLEIA法へ変更したことに伴い、基準範囲が変更されていることに留意が必要である。
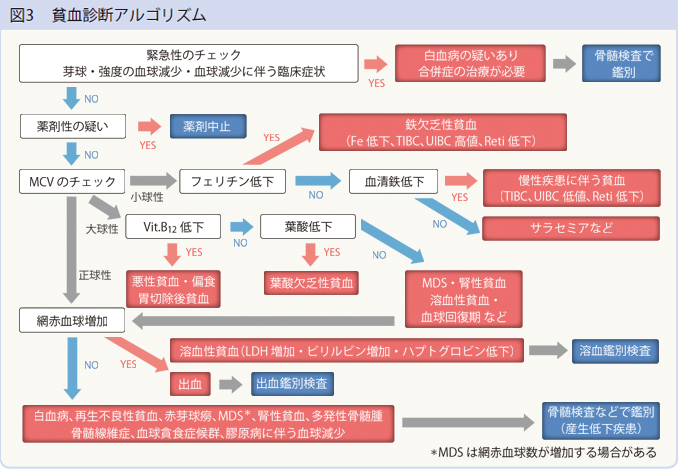
最後に貧血診断のためのアルゴリズムを示した(図3)。
WHO第4版の2016年revisionを紹介
鈴木氏は講演で、MDSをどのように診断するかについても解説するとともに、今年、WHO第4版のrevisionが発表され、Refractory Anemia(RA)、Refractory Cytopenia(RC)などの名称が廃止されたことを紹介した。さらに芽球判定方式や環状鉄芽球(ring sideroblast)の判断閾値、isolated del(5q)の取り扱い等が変更されており、今後診断に当たっては注意が必要なことを示した。
(提供:ベックマン・コールター株式会社)
(THE MEDICAL & TEST JOURNAL 2016 年11月21日第1369 号掲載)
これから先のページでは、医療関係者の方々を対象に医療機器・体外診断薬等の製品に関する情報を提供しております。当社製品を適正に使用していただくことを目的としており、一部の情報では専門的な用語を使用しております。
一般の方への情報提供を目的としたものではありませんので、ご了承ください。
医療関係者の方は、次のページへお進みください。
(お手数ですが、「進む」ボタンのクリックをお願いします)
