PCOS Q&A(ドラフト)
Q1. PCOSはどんな病気?
A. PCOSは卵巣の働きとホルモンのバランスが乱れて、卵巣の中で卵が育ちにくく、排卵がうまく起こりにくくなる状態のことです。
日本の生殖可能年齢(15~49歳)の女性人口が約2,100万人(2020年時点)と仮定すると、以下のように患者数が推定されます。
- 月経が不規則になる
- 排卵しづらくなる
- にきびや体毛が増えることがある
卵巣の中で卵が育ちきらず、小さな卵がいくつか残るため、『多囊胞(たのうほう)』という名称がついています。
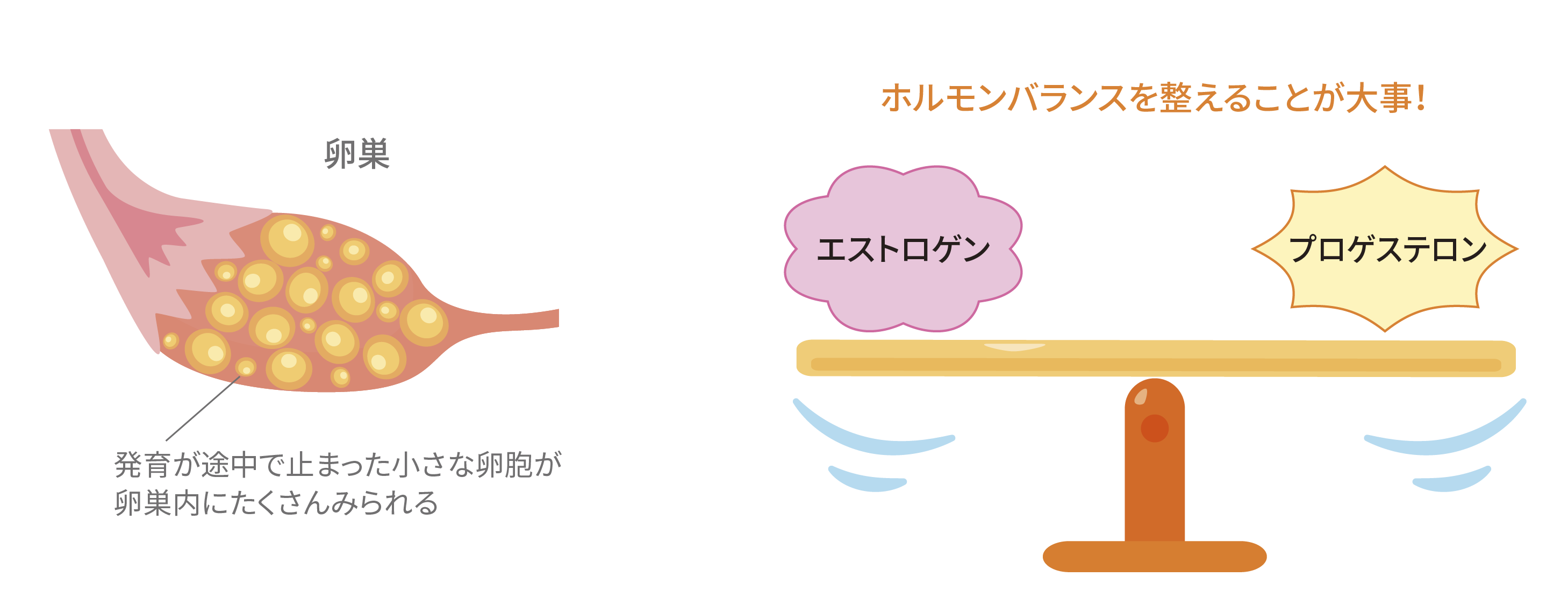
プロゲステロン(Progesterone)
プロゲステロンは、主に卵巣(特に黄体)、妊娠中は胎盤、そして副腎で産生されるステロイドホルモンです。その主な役割は以下の通りです。
月経周期の調整: 排卵後、子宮内膜を受精卵が着床しやすいように厚く、柔らかく準備する役割があります。
妊娠の維持: 受精卵が着床した後、子宮内膜が維持されるように働き、子宮の収縮を抑えて妊娠を継続させます。妊娠中は高レベルで分泌され、流産を防ぐのに役立ちます。
乳腺の発達: 妊娠中に乳腺を発達させ、授乳の準備を促します。
その他: 体温の上昇、気分の変化などにも影響を与えることがあります。
エストロゲン(Estrogen)
エストロゲンは、主に卵巣、胎盤、副腎、そして脂肪組織で産生されるステロイドホルモンのグループ(主にエストラジオール、エストロン、エストリオール)を指します。その主な役割は以下の通りです。
女性らしい体の発達: 思春期に女性の二次性徴(乳房の発達、体毛の成長、骨盤の拡大など)を促進します。
月経周期の調整: 子宮内膜を厚くし、排卵を促す役割があります。
骨の健康維持: 骨密度を維持し、骨粗しょう症のリスクを低減するのに役立ちます。
心血管系の保護: 血管の健康を保ち、心臓病のリスクを低減する可能性が示唆されています。
皮膚や粘膜の健康: 皮膚の弾力性を保ち、膣や尿路の粘膜の健康を維持します。
これら2つのホルモンは、月経周期や妊娠において互いに協力し合い、複雑なバランスを保ちながら女性の生殖機能と全体的な健康を支えています。
Q2. PCOSの発症は?
A. 女性の10人~20人に1人が発症するといわれています。
20歳~40歳の女性の人口が約1,300万人~1,700万人とした場合、約65万人~最大170万人の女性がPCOSを発症すると推定されます。
■ リスクが上昇する病気
1. メタボリックシンドローム
2. 代謝異常(糖・脂質)
3. 高血圧
4. 心血管疾患
5. 子宮体がん
6. 不妊症
一方、PCOS患者の1.3人~3人に1人が不妊症だといわれています。PCOSは不妊症の主な原因の一つです。
| 20歳~40歳代の女性人口 | PCOSの有病率 | PCOSにおける不妊症の有病率 |
総務省の資料1)より各年齢層の女性人口は以下の通りです。
20歳~40歳の生殖女性人口は約1,300万人~1,700万人と推定されます。 |
日本における生殖女性の約5~10%2)がPCOSを発症すると報告されています。 20~40歳の女性人口が約1,300万人~1,700万人とすると、以下のように推測できます。
|
PCOS患者の40~80%3)は不妊症といわれています。 〇PCOS患者数は約65万人~170万人とした場合、不妊症に該当します。
PCOS患者のうち、不妊症を抱える女性は約26万人~136万人と推定されます。 |
Q3. PCOSの診断は?
A. 婦人科では血液検査、卵巣の超音波検査で行います。また、血液検査でホルモンのバランスを確認することでPCOSを診断します。
- 月経異常
- 超音波検査で卵巣内に小さい卵がいくつか残っている多囊胞性卵巣あるいは卵数を反映するといわれるAMH値が高値
- 血中男性ホルモン値が高値、または黄体形成ホルモンが高値で、卵胞刺激ホルモンが正常値
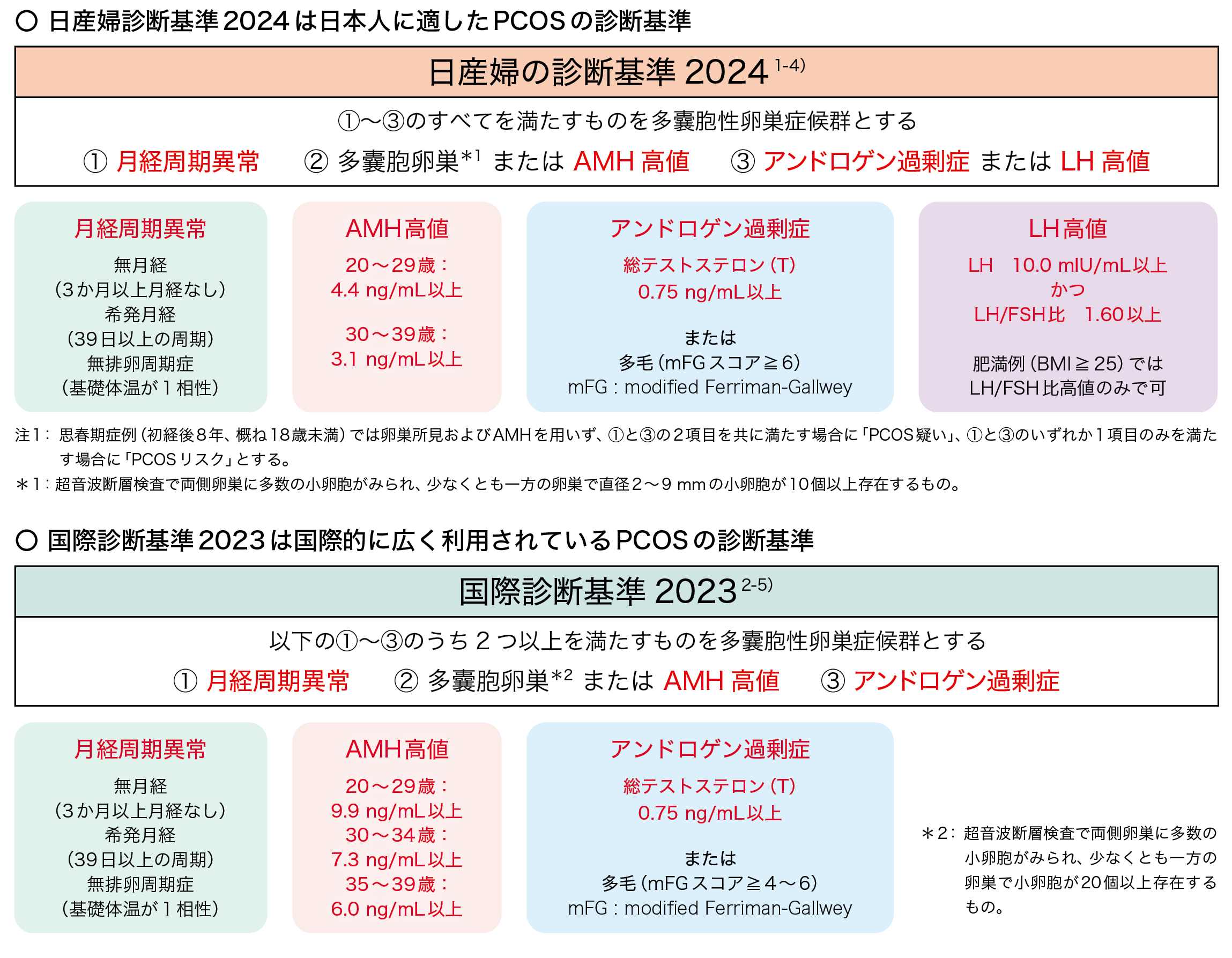
この3つの項目を満たした場合、PCOSと診断されます。PCOS診断が血液検査でもできるようになりました。
PCOSの診断基準について
- 一般的には日産婦診断基準2024で診断されます。
- 症状が典型的でない症例などは国際診断基準2023で診断されます。
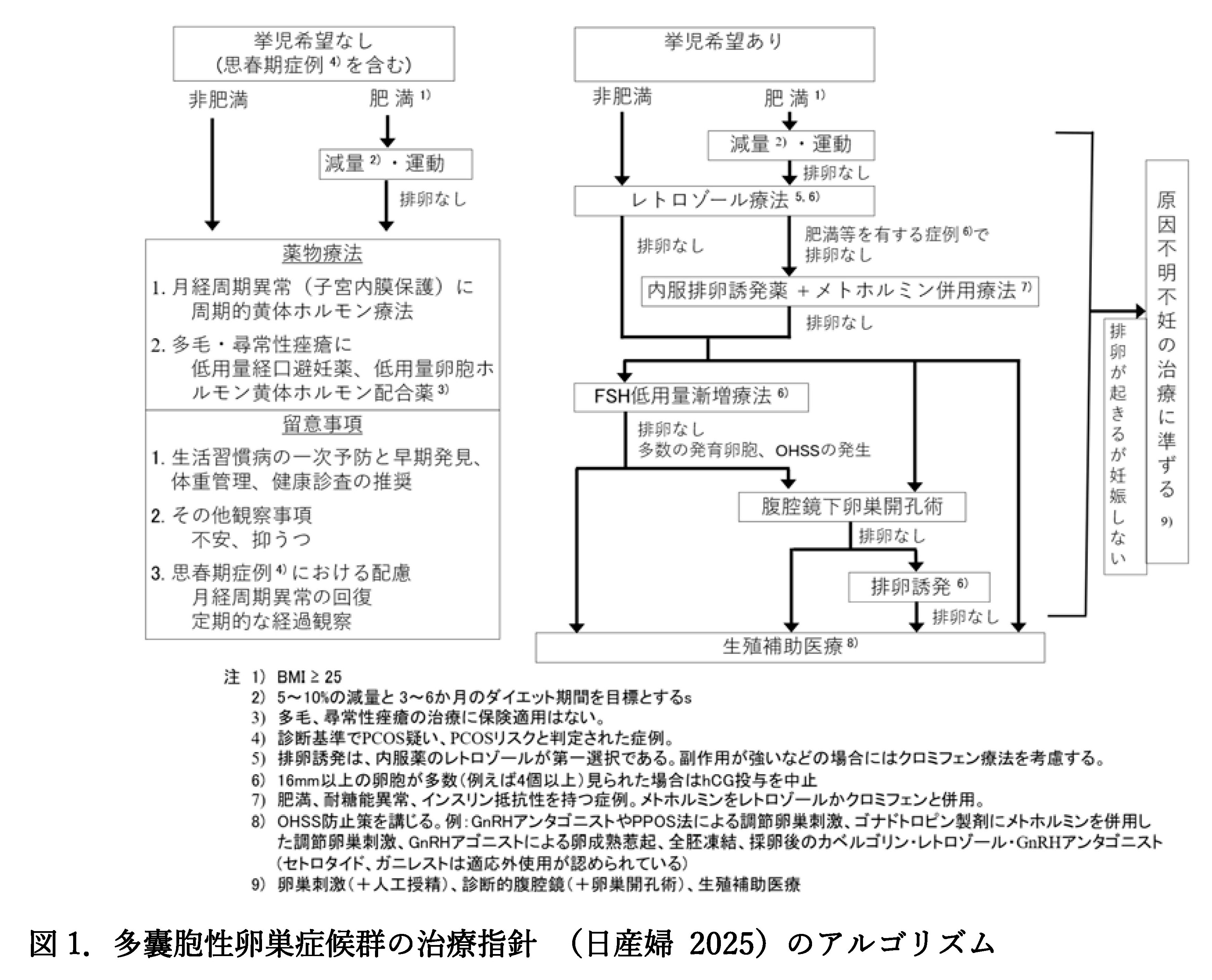
Q4. PCOSの治療法は?
A. 治療方法は妊娠の希望の有無により医師と相談して決定します。どちらにしても、肥満であれば、運動療法や食事指導より適切な減量が勧められます。
■ 妊娠を希望する場合
ホルモン療法を行い、排卵を促し、妊娠を目指します。薬剤療法でも改善しな場合は手術を行うこともあります。
■ 妊娠を希望しない場合
子宮体がんのリスクを下げ、月経を定期的に起こす目的で、低用量ピル(経口避妊薬)、黄体ホルモンまたE・P(エストロゲン・プロゲステロン)配合剤が処方されます。
参考
- 松崎利也, 他:多囊胞性卵巣症候群の診断基準(2024)について. 日産婦誌 76(1):97-100, 2024.
- 松崎利也, 他:“多囊胞性卵巣症候群に関する全国症例調査の結果と本邦における新しい診断基準(2024)について”. 日本産科婦人科学会.2023-12-04. https://www.jsog.or.jp/news/pdf/PCOS1_20231204.pdf、https://www.jsog.or.jp/news/pdf/PCOS2_20231204.pdf(参照2025-1-19)
- Noguchi H, et al:Japan Society of Obstetrics and Gynecology revised diagnostic criteria for polycystic ovary syndrome: JSOG2024 criteria. J Obstet Gynaecol Res 51(1):e16152, 2025.
- ベックマン・コールター株式会社:アクセス テストステロン(届出番号:13A2X00150000107) 添付文書 2025年6月改訂(第4版).
- Teede HJ, et al:Recommendations from the 2023 international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Fertil Steril 120(4):767–793, 2023.
- The Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group:Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome. Fertili Sterili. 81(1):19-25,2004
- 日本産科婦人科学会/日本産婦人科医会 産婦人科診療ガイドライン―婦人科外来編 2023―
- 日本産婦人科医会 女性の健康Q&A 多のう胞性卵巣といわれました。どのような病気ですか。
- 木村文則,他:“本邦における多囊胞性卵巣症候群の治療指針(full version)”.日本産婦人科学会.2025-07-17. https://www.jsog.or.jp/news/pdf/PCOSshishin_20250717.pdf
※ 本ページに掲載されている情報は、医療関係者の方々を対象にしたものです。

